Leukocyty w nasieniu (leukocytospermia)
17 września 2020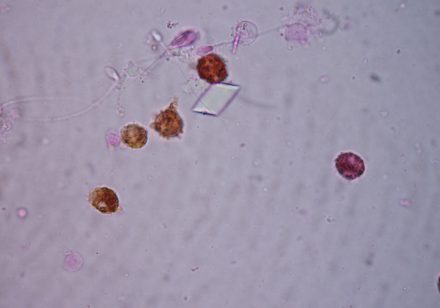
Poza plemnikami w nasieniu znajdują się także inne komórki np. komórki nabłonkowe pochodzące z warstwy wyścielającej męski układ rozrodczy. Jednakże większość komórek innych niż plemniki znajdujących się w nasieniu to tzw. komórki okrągłe. Zaliczamy do nich komórki spermatogenezy (komórki, z których poprzez podziały i różnicowanie powstają plemniki np. spermatydy, spermatocyty, rzadziej spermatogonie) oraz leukocyty.
Leukocyty są to komórki odpornościowe organizmu, inaczej zwane białymi krwinkami. Zwykle pojawiają się one w nasieniu w niewielkich ilościach i jeśli ich liczba nie przekracza 1mln/ml, to ich obecność nie jest powodem do niepokoju (wg rekomendacje WHO). Natomiast liczebność leukocytów równa lub powyżej 1 mln/ml może świadczyć o infekcji i stanie zapalnym w układzie rozrodczym męskim i nazywana jest leukocytospermią. Według badań leukocytospermia występuje często (10-44%) u niepłodnych pacjentów [1].
Ponieważ udowodniono, że liczba leukocytów w nasieniu jest związana z obecnością różnych typów mikroorganizmów w nasieniu, a także z całkowitą ilością tych mikroorganizmów, w przypadku leukocytospermii zasadne jest wykonanie posiewu nasienia. (Zobacz także: Posiew nasienia i antybiogram).
Pośród leukocytów obecnych w nasieniu dominują wielojądrzaste granulocyty (głównie neutrofile) stanowiące ok. 50-60% wszystkich leukocytów nasienia. Liczne są też makrofagi/monocyty stanowiące 20-30% leukocytów nasienia. Najmniej liczy populacja limfocytów T (ok. 2-5%) [2, 3]. Badania histologiczne męskiego układu rozrodczego sugerują, że makrofagi obecne w nasieniu pochodzą przede wszystkim z śródmiąższu jąder i najądrzy, podczas gdy granulocyty PMN (ang.: polymorphonuclear leukocyte) – wielojądrzaste granulocyty (przede wszystkim neutrofile) z pęcherzyków nasiennych i gruczołu krokowego [3].
Z biochemicznego punktu widzenia granulocyty charakteryzują się tym, że wytwarzają enzym zwany peroksydazą, co jest wykorzystywane do rozpoznania leukocytów i odróżnienia ich od innych komórek okrągłych obecnych w nasieniu (np. spermatocytów). W tym celu stosuje się test laboratoryjny zwany LeucoScreen. W niektórych laboratoriach test ten jest wykonywany w ramach standardowego badania nasienia, w innych jest traktowany jako osobne badanie. Leukocyty można też rozpoznać po ich cechach morfologicznych po wybarwieniu preparatu w celu oceny morfologii plemników.
Nadmiar leukocytów w nasieniu, czyli leukocytospermia, to nie tylko świadectwo zapalenia w męskim układzie rozrodczym. Leukocyty wytwarzają tzw. wolne rodniki tlenu, które wywołują stres oksydacyjny i przyczyniają się do uszkodzeń plemników (zaburzenia genetyczne, fragmentacja chromatyny, nieprawidłowa morfologia), co z kolei może przyczyniać się do niepłodności. Pacjenci z uszkodzonym DNA plemników mają nie tylko mniejsze szanse na naturalne poczęcie dziecka, ale także na sukces w technikach wspomaganego rozrodu [4].
Najczęstsze przypadki kliniczne z leukocytospermią to chorzy na przewlekłe zapalenie gruczołu krokowego (CP) i przewlekły zespół bólowy miednicy (CPPS) [1]. Mimo że przyjmuje się, iż zwiększona liczba leukocytów i ich produktów wydzielanych do płynu nasiennego są wskaźnikiem stanu zapalnego wywołanego przez bakterie, to niektórzy autorzy [5, 6] podkreślają, że liczba leukocytów ma mniejsze znaczenie jako wskaźnik stanu zapalnego niż ich aktywność. W niektórych przypadkach obecność leukocytospermii może mieć inną etiologię, niż infekcja. Należy tu brać pod uwagę czynniki środowiskowe, takie jak np. palenie tytoniu, spożywanie alkoholu oraz marihuany, podczas których występuje leukocytospermia bez objawów infekcji. Również długotrwała abstynencja oraz niektóre praktyki seksualne (stosowanie dopochwowych produktów lub stosunek analny) mogą powodować wzrost liczby leukocytów w nasieniu [7, 8]. Niezależnie od etiologii, leukocytospermia może mieć szkodliwy wpływ na plemniki i ich funkcję, a także może przyczynić się do niepłodności mężczyzn, przede wszystkim przez generowanie dużych ilości reaktywnych form tlenu. Z drugiej strony, podwyższone stężenie leukocytów może być postrzegane u mężczyzn z nieprawidłową spermatogenezą jako mechanizm usuwania wadliwych plemników z ejakulatu [7, 9, 10]. Negatywny wpływ różnych czynników na plemniki przedstawia Ryc. 1.
Ryc. 1: Wpływ różnych czynników na plemniki i korelacja ich z niepłodnością mężczyzn (Modyfikacja na podstawie literatury [11]).
Poniższy film przedstawia preparat mikroskopowy z nasienia widziany w powiększeniu 200x, zawierający liczne leukocyty oraz ruchliwe i nieruchome plemniki. Chociaż w tym powiększeniu nie można stwierdzić czy widziane pod mikroskopem komórki to leukocyty czy inne komórki okrągłe to dzięki przeprowadzonym w tym nasieniu testom wiadomo, że widoczne komórki to leukocyty. Tak duża liczba leukocytów w preparacie świadczy o znaczącej leukocytospermii.
Zobacz inne filmy na: badanie-nasienia.pl/filmy
Opracowanie: Marcelina Kwaśniak (mgr analityki medycznej), Eliza Filipiak (dr n. med)
Na podstawie:
1. Punab, M., et al., The limit of leucocytospermia from the microbiological viewpoint. Andrologia, 2003. 35(5): p. 271–278.
2. Thomas, J., et al., Increased polymorphonuclear granulocytes in seminal plasma in relation to sperm morphology. Human Reproduction, 1997. 12(11): p. 2418-21.
3. Tremellen, K. and O. Tunc, Macrophage activity in semen is significantly correlated with sperm quality in infertile men. International Journal of Andrology, 2010. 33(6): p. 823-31.
4. Lopes S, Sun JG, Jurisicova A et al. Sperm deoxyribonucleic acid fragmentation is increased in poor-quality semen samples and correlates with failed fertilization in intracytoplasmic sperm injection. Fertil Steril. 1998 Mar;69(3):528-32.
5. Rusz, A., et al., Influence of urogenital infections and inflammation on semen quality and male fertility. World Journal of Urology, 2012. 30(1): p. 23-30.
6. Kaleli, S., et al., Does leukocytospermia associate with poor semen parameters and sperm functions in male infertility? The role of different seminal leukocyte concentrations. European Journal of Obstetrics, Gynecology and Reproductive Biology, 2000. 89(2): p. 185-91.
7. Patton, P. and D. Battaglia, Office andrology 2005: 189-200.
8. Sheweita, A., A. Tilmisany, and H. Al-Sawaf, Mechanism of Male Infertility: Role of Antioxidants. Current Drug Metabolism, 2005. 6: p. 495-501.
9. Kiessling, A.A., et al., Semen leukocytes: friends or foes? Fertility and Sterility, 1995. 64(1): p. 196-8.
10. Tomlinson, M.J., et al., The removal of morphologically abnormal sperm forms by phagocytes: a positive role for seminal leukocytes? Human Reproduction 1992. 7(4): p. 517-22.
11. Slideshare. effects of knockout of antioxidant genes on spermatogenesis. 2011 08.2011.
Z0BACZ TAKŻE
Posiew nasienia – dziwny wynik i inne problemy
Posiew nasienia i jego wynik często nastręczają problemów w interpretacji. Częstym problemem wyniku posiewu... Więcej →
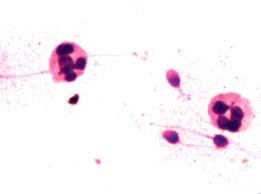
Obecność leukocytów w nasieniu, a morfologia plemników
Celem badania było zweryfikowanie hipotezy, że leukocytospermia (zwiększona liczebność leukocytów... Więcej →

Leczenie antybiotykiem w przypadku zakażania Ureaplasmą i Chlamydią
Chlamydia trachomatis i Ureaplasma urealiticum to bakterie, które są w czołówce najczęściej zakażających... Więcej →
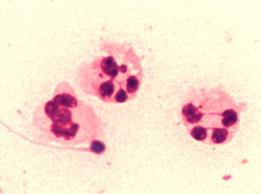
Leukocytospermia i bakteriospermia – czy jedna jest zależna od drugiej?
Leukocytospermia oznacza podwyższoną ponad normę liczebność leukocytów w mililitrze nasienia (norma... Więcej →

Interpretacja wyników badania nasienia
Wynik badania ogólnego nasienia oceniać powinno się wykorzystując wytyczne np. WHO (Światowej Organizacji... Więcej →
Aglutynacja plemników – co to oznacza?
Aglutynacja plemników to zjawisko obserwowane w nasieniu, polegające na tym, że ruchliwe plemniki przylegają... Więcej →

