Posiew nasienia – dziwny wynik i inne problemy
19 września 2011
Posiew nasienia i jego wynik często nastręczają problemów w interpretacji. Częstym problemem wyniku posiewu nasienia jest to, że pomimo ewidentnych oznak stanu zapalnego (leukocytospermii czy objawów klinicznych wskazujących na zapalenie – zobacz także: Leukocyty w nasieniu oraz Stany zapalne w męskim układzie rozrodczym) wynik posiewu jest negatywny 1, 2. Inną kwestią bywa to, że po wyeliminowaniu jednego wykrytego w nasieniu drobnoustroju kolejny posiew i jego wynik wskazują na obecność innego drobnoustroju. Jak wyjaśnić te dziwne sytuacje?
Wyjaśnień, dlaczego posiew nasienia ma dziwny wynik, jest co najmniej kilka. Poniżej omówimy kilka z nich:
- jakość wykonywanych posiewów;
- możliwość lub raczej brak możliwości wykrycia niektórych drobnoustrojów;
- naturalne zdolności mikroorganizmów do opanowania zmieniającego się środowiska;
- pochodzenie drobnoustrojów.
Cena za posiew nasienia w laboratorium mikrobiologicznym jest zależna między innymi od tego, jak wiele podłóż selekcyjnych używa laboratorium, a tym samym pod kątem jak wielu różnych drobnoustrojów przeprowadza się badanie. Flora bakteryjna, która może być obecna w nasieniu jest dość liczna, a rutynowe posiewy obejmują tylko jej część. Dlatego „oszczędzanie” na posiewie to często ślepy zaułek – lekarze kierują pacjentów, albo pacjenci sami wybierają się do laboratoriów, gdzie posiew jest najtańszy. Z niską ceną w parze idzie zwykle niska jakość badania (mniejsza liczba możliwych do znalezienia drobnoustrojów). Dlatego należy pamiętać, że „posiew posiewowi nie równy” – czasem warto więcej „zainwestować”, aby uzyskać wynik lepszej jakości. Poza tym, zanim zawyrokuje się, że danych drobnoustrojów nie ma w nasieniu, powinno się uczciwie zadać pytanie, czy laboratorium mikrobiologiczne ich w ogóle poszukiwało. Lista drobnoustrojów objętych badaniem powinna być udostępniona na prośbę lekarza, czy pacjenta.
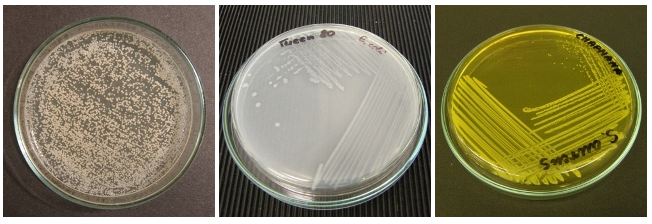
Zdjęcia przedstawiają przykładowe płytki z podłożami hodowlanymi (na tego typu płytkach wykonuje się posiewy w tym posiew nasienia), na których rosną następujące drobnoustroje: od lewej kolejno 1) C. albicans, 2) E. coli oraz 3) S. aureus. Wymienione drobnoustroje mogą powodować infekcje narządów płciowych męskich i mogą być wykrywane w nasieniu.
Niektóre drobnoustroje są bardzo trudne do wykrycia, i praktycznie niemożliwe do „wyhodowania” powszechnie stosowanymi, rutynowymi metodami. Chodzi tu między innymi o bakterie beztlenowe, które są odpowiedzialne za znaczną część infekcji układu rozrodczego, a praktycznie nie są hodowane w rutynowych posiewach. Spowodowane jest to między innymi wysokimi kosztami i pracochłonnością takich posiewów, koniecznością posiadania specjalnej aparatury oraz dużą wrażliwością tych drobnoustrojów na warunki pobrania i transportu np. na dostęp tlenu, który jest dla tych mikroorganizmów zabójczy. W przypadku nasienia trudno jest zapewnić beztlenowe warunki w czasie jego pobrania, co dodatkowo utrudnia możliwość wykrywania bakterii beztlenowych. Innymi mikroorganizmami „wymykającymi się” tradycyjnym posiewom są np. chlamydie (zobacz także: Chlamydioza: zakażenie bakterią Chlamydia trachomatis), czy mykoplazmy, dla których trzeba zastosować wyrafinowane metody hodowli mikrobiologicznej. Dlatego w przypadku tych mikroorganizmów bardziej powszechne niż posiew są inne metody wykrywania (np. PCR), co wymaga skierowania pacjenta na odrębne badanie. Z wyżej wymienionych powodów wynik posiewu nasienia może być często „zaniżony”.

 Dodatkowo zdarza się też, że sprawcami zapaleń w męskim układzie rozrodczym są wirusy lub pierwotniaki np. Trichomonas vaginalis (rzęsistek pochwowy).
Dodatkowo zdarza się też, że sprawcami zapaleń w męskim układzie rozrodczym są wirusy lub pierwotniaki np. Trichomonas vaginalis (rzęsistek pochwowy).
Pojawianie się w wynikach kolejnych posiewów różnych nowych drobnoustrojów, nieobecnych we wcześniejszych badaniach można po części tłumaczyć patofizjologią przebiegu infekcji bakteryjnych. W naturalnym środowisku (jakim jest dla drobnoustrojów organizm) występuje między nimi równowaga – na skórze i błonach śluzowych, w przewodzie pokarmowym, a także w układzie moczowym, czy płciowym zawsze występują bakterie, które nawzajem „utrzymują się w ryzach”, przez sam fakt obecności konkurencyjnych gatunków. W niektórych warunkach jeden z drobnoustrojów może zacząć przeważać nad innymi, albo dlatego, że warunki dla niego są wyjątkowo sprzyjające, albo dlatego, że warunki dla jego konkurentów się pogorszyły. I tak, terapia antybiotykami przeciwko jednemu, „panującemu” w obecnej chwili drobnoustrojowi powoduje jego wyginięcie, ale na jego miejsce pojawić się może inny, akurat niewrażliwy na dany antybiotyk. Stąd też czasem nawet celowana antybiotykoterapia (poprzedzona posiewem i antybiogramem) przynosi jedynie krótkotrwały efekt.
Część mikroorganizmów jest wspólna dla układu moczowego i płciowego i ich wykrycie w nasieniu niekoniecznie świadczy o infekcji układu rozrodczego tymi drobnoustrojami. Badania wykazały, że większa część mikroorganizmów (63%) obecnych w nasieniu nie jest jednocześnie obecna w moczu, więc nie pochodzi z układu moczowego, ale z górnych części układu płciowego 3. Informacje te są oparte o porównywanie wyników posiewów z nasienia oraz posiewów z tzw. pierwszego strumienia moczu, którego wyniki odzwierciedlają mikroflorę obecną w cewce moczowej (czyli części wspólnej obu tych układów). Dlatego czasem nie jest łatwo określić, czy wykryty w posiewie mikroorganizm jest sprawcą istniejącego zakażenia, czy tylko „zanieczyszczeniem” innego pochodzenia.
Z wyżej wymienionych powodów interpretacja wyników posiewów nie zawsze jest łatwa, a leczenie na ich podstawie nie zawsze skuteczne. Stąd też w praktyce klinicznej należy opierać się nie tylko o wynik posiewu nasienia, ale także o inne objawy towarzyszące infekcji.
Opracowanie: Eliza Filipiak (dr n. med.), Aleksandra Budzyńska (mgr biologii, mikrobiolog)
Przypisy:
- Wolff H. The biologic significance of white blood cells in semen. Fertil Steril 1995; 63: 1143-57.
- Cottell E, Harrison RF, McCaffrey M, Walsh T, Mallon E, et al. Are seminal fluid microorganisms of significance or merely contaminants? Fertil Steril 2000; 74: 465-70.
- Punab M, Loivukene K, Kermes K, Mandar R. The limit of leucocytospermia from the microbiological viewpoint. Andrologia 2003; 35: 271-8.
Z0BACZ TAKŻE
Leukocytospermia bezbakteryjna
Powszechnie uważa się, że obecność nadmiernej liczby leukocytów w nasieniu związana jest ze stanem... Więcej →
Leukocytospermia i bakteriospermia – czy jedna jest zależna od drugiej?
Leukocytospermia oznacza podwyższoną ponad normę liczebność leukocytów w mililitrze nasienia (norma... Więcej →

Leczenie przeciwzapalne, przeciwbakteryjne, antyoksydacyjne oraz suplementacja diety pozytywnie wpływa na ruchliwość plemników u pacjentów z oligozoospermią i leukocytospermią.
Naukowcy z białostockiej kliniki przeprowadzili badania, wśród mężczyzn z nieprawidłowymi wynikami badań... Więcej →

Nadwrażliwość na męskie nasienie
Alergia na nasienie ludzkie, znana też jako zespół nadwrażliwości na męskie nasienie (ang.: Human... Więcej →

Czynniki etiologiczne w stanach zapalnych męskiego układu płciowego
Bakteryjne i wirusowe infekcje układu moczowo – płciowego są istotnym czynnikiem w etiologii niepłodności... Więcej →
Leukocyty w nasieniu (leukocytospermia), a chromatyna plemnikowa i jej integralność
Ponad 100 próbek nasienia zostało przebadanych w celu zbadania zależności pomiędzy obecnością leukocytów... Więcej →

One comment
Witam . Co oznaczają wyniki ppsiew u nasienia;
* pseudomaczugowce 5000cfu/ml
* pałeczki Grama dodatnie beztlenowe 5000cfu/ml
Nie stwierdzono leukocytów.
Badanie w kierunku beztlenowców dodatnie.