Jak przebiega badanie nasienia?
19 września 2011
Przed wykonaniem badania nasienia (seminogramu) w laboratorium konieczne jest jego oddanie (poprzez masturbację lub podczas stosunku płciowego)(Zobacz także: Pobranie nasienia do badania).
Po oddaniu nasienia rozpoczyna się proces jego upłynniania, czyli zmiany konsystencji z półstałej, grudkowatej na płynną. Początek upłynniania można czasem zaobserwować już w chwilę po oddaniu nasienia. Proces upłynniania trwa zwykle kilkanaście minut (i nie powinien być dłuższy niż 60 minut – wg rekomendacji WHO). W tym czasie nasienie powinno być przechowywane w temperaturze 37°C (lub pokojowej), na urządzeniu które zapewnia jego jednostajne, powolne mieszanie. Czas upłynnienia jest jednym z parametrów, który odnotowuje się na wyniku badania nasienia.
Gdy nastąpi już upłynnienie nasienia ocenia się następujące parametry (jest to tzw. makroskopowa ocena nasienia):
- objętość nasienia;
- wygląd próbki (nasienie po upłynnieniu powinno mieć szaro-białawy, opalizujący kolor, powinno mieć jednolitą konsystencję bez grudek; przezroczyste nasienie może sugerować małą liczbę plemników; kolor czerwony do brunatnego sugeruje obecność krwi w nasieniu, natomiast kolor żółtawy może oznaczać żółtaczkę lub być spowodowany spożywaniem określonych leków lub witamin);
- lepkość (lepkość można ocenić przelewając nasienie z jednego pojemnika do drugiego lub wypuszczające je z pipety z szerokim otworem; nasienie powinno mieć lepkość nieco większą niż woda);
- pH (do pomiaru używa się komercyjnie dostępnych pasków lakmusowych).
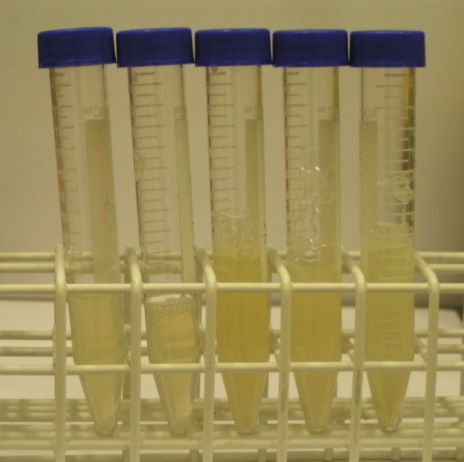
Zdjęcie przedstawia probówki z nasieniem od 5 pacjentów. 3 próbki po prawej stronie mają prawidłową barwę. 2 próbki po lewej stronie są przezroczyste co sugeruje, że zawierają one mało albo nie zawierają wcale plemników (oligozoospermia, azoospermia).
Następnie rozpoczyna się analizę mikroskopową nasienia. Analiza ta powinna rozpocząć się nie dłużej niż po 60 minutach od oddania nasienia. Na początku analizy wykonywany jest preparat mikroskopowy z nasienia tzw. preparat bezpośredni (pod mikroskopem ogląda się nasienie pobrane bezpośrednio z probówki; nie dodaje się do niego żadnych odczynników). Wstępna ocena preparatu polega na obserwowaniu obecności aglutynatów i agregatów plemników (Zobacz także: Aglutynacja plemników), nici śluzu oraz innych komórek np. komórek nabłonkowych, leukocytów, innych niż plemniki komórek nabłonka plemnikotwórczego (są to niedojrzałe komórki, z których powstają plemniki). Aglutynaty to ruchome plemniki „sklejone” ze sobą, natomiast agregaty to nieruchome plemniki „sklejone” razem lub też ruchome plemniki „przyklejone” do nici śluzu, innych komórek lub zanieczyszczeń.
Poniższe filmy przedstawiają kilka możliwych obrazów z mikroskopu jakie można zobaczyć w preparacie bezpośrednim z nasienia. Filmy od lewej przedstawiają odpowiednio:
- preparat mikroskopowy, w którym plemniki wykazują prawidłowy ruch oraz stosunkowo dużą liczbę (normozoospermia);
- preparat mikroskopowy, w którym plemniki wykazują nieprawidłowy ruch (większość jest nieruchliwa lub porusza się w miejscu), chociaż ich liczba jest stosunkowo duża (asthenozoospermia);
- preparat mikroskopowy, w którym widać zbyt mało plemników (oligozoospermia);
- preparat mikroskopowy, w którym widoczna jest dość duża liczba plemników, ale obecne są także aglutynaty plemników zaburzające ich ruchliwość (aglutynacja plemników stopnia 1).
W dalszej kolejności, pod mikroskopem oznacza się następujące parametry:
- ruchliwość;
- żywotność;
- liczebność;
- morfologię (budowę).
Ruchliwości plemników ocenia się przez zliczanie plemników o różnym typie ruchu:
- ruch postępowy;
- ruch w miejscu;
- brak ruchu.
Poprzednia rekomendacja WHO obowiązująca do 2009 roku rozróżniała plemniki o szybkim i wolnym ruchu postępowym (tzw. ruchu A i ruchu B). Obecnie obowiązująca rekomendacja wyróżnia jeden rodzaj ruchu postępowego, niezależnie od szybkości poruszania się plemników.
Żywotność plemników także oceniana jest pod mikroskopem jednak do nasienia dodaje się odpowiednie odczynniki. Obecnie rekomendowane przez WHO są 3 metody oceny żywotności:
- test z eozyną i nigrozyną;
- test z eozyną;
- test hipoosmotyczny.
Odsetek żywych plemników powinien przewyższać lub być równy odsetkowi plemników wykazujących ruch. Wiadomo, że wszystkie plemniki wykazujące ruch są na pewno żywe, natomiast plemniki nieruchome mogą być zarówno żywe, jak i martwe.
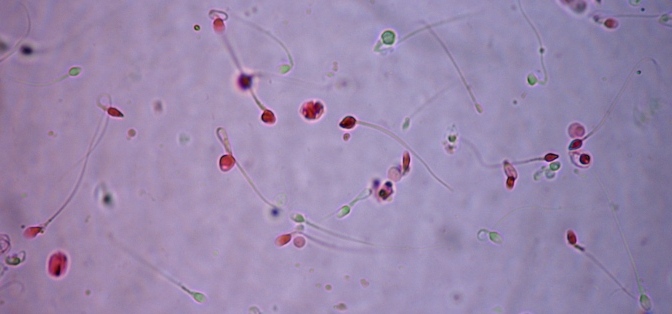
Zdjęcie przedstawia preparat mikroskopowy z nasienia wybarwiony eozyną w celu oceny żywotności plemników. Większość plemników w tym preparacie jest wybarwionych na czerwono, co oznacza że są one martwe. Żywe plemniki mają w preparacie kolor zielonkawy.
Liczebność plemników ocenia się w specjalnej komorze (jest to przyrząd z podziałką, który umożliwia zliczanie elementów np. plemników pod mikroskopem). Liczebność może być wyrażona jako:
- liczba plemników na mililitr (zwana też koncentracją lub gęstością plemników) – norma wg rekomendacji WHO z 2010 roku wynosi 15 mln/ml (milionów na mililitr);
- liczba plemników na ejakulat (całkowita liczba plemników lub liczebność plemników). Uzyskuje się ją przez pomnożenie liczby plemników na mililitr przez liczbę mililitrów nasienia – norma wg rekomendacji WHO z 2010 roku wynosi 39 mln (na ejakulat).

Zdjęcia przedstawiają komory służące do zliczania plemników i wyznaczania ich liczby na mililitr nasienia. WHO zaleca stosowanie komory Neubauer'a przedstawionej na zdjęciu po lewej stronie (komora przedstawiona na zdjęciu po prawej stronie to komora Makler'a)
Jeśli przynajmniej jedna w wymienionych norm jest spełniona to liczebność plemników u danego pacjenta uznawana jest za prawidłową, przy czym całkowita liczba plemników na ejakulat traktowana jest jako parametr mówiący więcej o jakości nasienia.
Jeśli liczba plemników w preparacie bezpośrednim jest niewielka może być problem z oceną innych parametrów nasienia: ruchliwości, żywotności i morfologii. Przy bardzo małej liczbie plemników lub gdy nie ma ich w ogóle w preparacie bezpośrednim analizę można przeprowadzać z osadu po odwirowaniu nasienia, ale powinno to być jednoznacznie opisane na wyniku.
Ostatnim ocenianym parametrem jest morfologia czyli budowa plemników. Morfologię ocenia się przy większym powiększeniu niż wcześniej wymienione parametry, dlatego aby móc lepiej przyjrzeć się poszczególnym elementom budowy plemnika. Przy ocenie bierze się pod uwagę np. kształt główki plemnika, długość i kształt witki, prawidłowość połączenia główki z witką, a także wiele innych aspektów budowy. Za nieprawidłowe uznaje się także plemniki posiadające więcej niż jedną główkę lub witkę. Dodatkowo ocenia się także odsetek/procent plemników z uszkodzeniami danego typu (1. defekt główki, 2. defekt wstawki, 3. defekt witki, 4. pozostałości cytoplazmy). Suma tych odsetków może być wyższa niż 100% ponieważ niektóre plemniki mają więcej niż jeden defekt. Jeśli obserwuje się znaczną liczbę plemników z jakimś konkretnym typem defektu (powiększona główka) powinno to być odnotowane na wyniku. Zobacz także: Teratozoospermia – plemniki o nieprawidłowej budowie
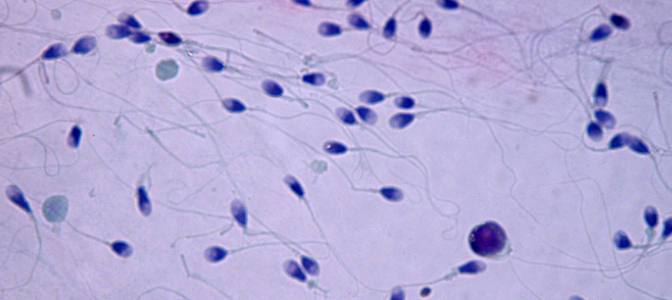
Zdjęcie przedstawia utrwalony i wybarwiony preparat mikroskopowy widziany w powiększeniu 1000x, przygotowany w celu oceny prawidłowości morfologii plemników.
Obecnie rekomendowana przez WHO norma 4% plemników prawidłowych została znacznie zmniejszona stosunku do obowiązującej wcześniej normy (14%) i jest kwestionowana przez środowiska związane z rozrodem wspomaganym ponieważ inne rekomendacje mówią o kwalifikowaniu pacjentów z tak niskim odsetkiem plemników o prawidłowej budowie do metod rozrodu wspomaganego.
W nasieniu powinno się także oceniać liczbę leukocytów, których obecność ponad normę wynoszącą 1 mln/ml wskazuje na zakażenie w obrębie układu rozrodczego.
Opracowanie: Eliza Filipiak (dr n. med.), Renata Walczak-Jędrzejowska (dr n. med.), Katarzyna Marchlewska (dr n. med.)
Szczegółowe wytyczne dla diagnostów i osób zajmujących się przeprowadzaniem badania nasienia wg standardów WHO umieszczone są tutaj: Wytyczne dla diagnostów: Badanie nasienia – standardy wg wytycznych WHO z 2010r., opracowane przez Komisję ds Konsensusu Lekarsko–Diagnostycznego PTA i PTDL
Z0BACZ TAKŻE

Standaryzacja badania nasienia – czy polskie laboratoria mają z tym problem?
Badanie nasienia jest jednym z badań, które ze względu na swoją złożoność nastręczają problemów... Więcej →

Dodatkowe testy i badania nasienia
Poza badaniem ogólnym nasienia (spermiogramem) laboratoria dysponują obecnie wieloma innymi możliwościami... Więcej →

Jedno, dwa czy trzy badania nasienia..? Ile razy należy zbadać nasienie aby mieć pewność co do wyniku?
Zacznijmy od kluczowego pytania – czy to w ogóle prawda, że powinno się analizować więcej niż jedną... Więcej →

Dlaczego wykonuje się badanie nasienia (seminogram)?
Najbardziej „popularnym” wskazaniem do wykonania badania nasienia (seminogramu) jest niepłodność... Więcej →
Posiew nasienia
Posiew jest badaniem mającym na celu wykrycie mikroorganizmów (bakterii, grzybów) w materiale biologicznym... Więcej →

Błędy najczęściej popełniane przy interpretacji wyniku ogólnego badania nasienia
Sama analiza nasienia nie jest zadaniem prostym, tak samo jak nie zawsze prosta jest interpretacja... Więcej →

One comment
Witam.Proszę o informację jaki mikroskop jest najbardziej przydatny w badaniu nasienia. Czy bezwzględnie należy dysponować mikroskopem kontrastowo-fazowym?